Por la Dra. Claudia Rey
¿Cuál es el mejor método anticonceptivo?
No existe un método anticonceptivo que sea mejor que otro. Cada método tiene su efectividad, sus ventajas y desventajas, adaptándose a las necesidades de cada persona.
Conocer las diferentes opciones de métodos anticonceptivos, que se pueden usar para evitar el embarazo no deseado, no planificado; hablar con el médico, asesorarse de los pros y las contras de cada uno, son buenas maneras de comenzar. El método anticonceptivo (MAC) a elegir deberá estar relacionado con:
- Edad
- El estado de salud general, si hay alguna enfermedad de base como diabetes, hipertensión arterial, epilepsia, obesidad, problemas hepáticos, problemas circulatorios, várices, tabaquismo. etc.
- El tipo de vida sexual, por ejemplo, pareja estable o no; frecuencia de las relaciones sexuales.
- Si desea tener más hijos
- La eficacia del MACV para evitar el embarazo
- Los efectos adversos o secundarios posibles
- La comodidad individual para usar ese método.

Por lo tanto el MAC se elige a la medida de cada persona, como un traje hecho a medida. .
Tener cuenta que ningún método anticonceptivo es completamente seguro. Los MAC pueden fallar, pero se puede incrementar considerablemente la probabilidad de éxito del método usándolo correctamente.
¿Cuáles son los diferentes métodos anticonceptivos?
Existen muchos métodos anticonceptivos que la mujer puede usar. Es muy importante hablar con el médico, quien ayudará a definir cuál es el mejor método en forma individual.
Tener en cuenta también que la mayoría de los anticonceptivos NO protegen contra el HIV u otras Enfermedades de Transmisión Sexual (ETS), como HPV, Herpes Virus y las clamidias. La mejor protección contra las ETS y los virus transmisibles sexualmente es el uso del condón o preservativo masculino de látex.
El condón femenino podría brindar cierta protección contra las ETS.
Los diferentes métodos anticonceptivos (MAC) se dividen en:
1. Métodos Naturales
1.a. Método de la Abstinencia Periódica:
Una mujer con ciclos menstruales regulares tiene aproximadamente nueve o más días fértiles por mes, es decir, días en los que puede quedar embarazada. . Abstinencia periódica significa no tener relaciones sexuales en los días de posible fertilidad. Uno de los métodos que se usa, es el método del calendario o ritmo, cálculo según Ogino y Knaus.
Este método se basa en la posibilidad de que la Ovulación ocurra en los días 12 a 16 del ciclo, considerando que éste sea de 26-30 días, y tomando como inicio del ciclo al primer día del sangrado menstrual con características normales en cantidad y frecuencia, tratando de expresar cuáles son los días fértiles para que éstos sean de abstinencia o protección extra, por ejemplo: Para una mujer con ciclos de 26-30 días, los días fértiles o de posibilidad de quedar embarazada son del día 9 al 19 del ciclo. Entre el día primero y el día octavo puede haber relaciones sexuales con bajo riesgo, y del día 20 al día 30, también. Aunque se sabe que la Ovulación tiene lugar un solo día del ciclo y aproximadamente ocurre el día 14, de un ciclo de 28 días, se dan más días de eficacia anticonceptiva por la supervivencia de los espermatozoides que, aproximadamente, es de 48 a 72 horas. Así también, el óvulo, una vez que ha sido expulsado, tiene un período de alta fertilidad durante su traslado hacia la cavidad uterina que dura aproximadamente 24 horas.
La posibilidad de error o fallas de este método natural se debe a causas de trastornos e irregularidades del ciclo, como son: sangrado menstrual irregular, ya sea prolongado o muy frecuente. Estos pueden ser producidos por alteraciones Hormonales e, incluso, por situaciones cotidianas como lo es un viaje, una enfermedad sistémica, una cirugía y esfuerzos físicos, incluyendo, presiones, estrés, etc. La aceptabilidad de este método es escasa, ya que impone limitaciones a la vida sexual, que se acrecientan más por la falta de eficacia anticonceptiva que la pareja necesita en su relación cotidiana. La tasa de fracasos en términos generales es de un 15 a 20%.
1.b. Método de la Temperatura Basal:
Basado en la medición de la temperatura basal de la mujer a lo largo del ciclo. En la mayor parte de las mujeres, la temperatura del cuerpo se eleva un poco inmediatamente después de la ovulación (alrededor de 0’5 grados), y no desciende hasta que se inicia el periodo siguiente. Este aumento de temperatura indica normalmente el periodo fértil del ciclo y, por lo general, dura alrededor de 3 días.
Técnica: Para registrar la variación de la temperatura, se debe tomar la temperatura corporal, en axila, en condiciones basales, es decir, diariamente, al despertarse y antes de levantarse de la cama o de realizar cualquier actividad, se anotará el registro en un gráfico.
En estos ciclos, los días riesgosos duran desde el último día del periodo, hasta que la temperatura se ha elevado durante tres días consecutivos.
1.c. Método de Billings o del Moco Cervical:
Método desarrollado por los Dres. Billings basado en reconocer los cambios del moco cervical a lo lardo del ciclo y elaborar el patrón de fertilidad propio de cada mujer, en las diferentes etapas de la vida fértil.
El flujo del cuello uterino, que es mucoso/ gelatinoso cumple un rol importante en la fertilidad, ya que el espermatozoide tiene que pasar a través de él hasta poder alcanzar el óvulo.
En el momento de la ovulación, el moco del cuello pasa de una consistencia espesa y poco abundante, a una secreción abundante, más fluida, líquida y transparente, que es semejante a la clara del huevo cruda.
Técnica: La mujer aprende a reconocer estos cambios examinando el propio moco y prestando atención a su aspecto. Cuando se hace más espeso y menos abundante indica que han terminado los días fértiles.
Se permiten las relaciones después del fin de la menstruación, hasta que se detecta un incremento de la secreción del moco cervical. La abstinencia sexual se mantiene hasta 4 días después de la observación del pico del moco.
Ventajas de los Métodos Naturales:
-
Sin efectos secundarios.
Desventajas:
-
Necesidad de usar otros métodos, como los métodos de barrera, en días fértiles
-
Requiere entrenamiento de la mujer, para detectar los cambios, es decir, necesidad de un profundo conocimiento del método, es necesario aprender a reconocer el ciclo menstrual, controlar la frecuencia, examinar el moco uterino característico de la ovulación. De esta manera se aprenderá a detectar cuáles son los días fértiles o riesgosos y cuales no.
-
No protegen contra las infecciones de transmisión sexual
Eficacia:
Aunque puede depender del método usado, a eficacia varía del 75 al 94%.
Los métodos naturales no son tan fiables como los otros métodos.
2. Métodos de Barrera
2.a. Condón o Preservativo Masculino:
 Se consideran MAC de “Barrera” porque representan una barrera mecánica entre el semen eyaculado en vagina y el cuello uterino, evitando que el semen suba al útero.
Se consideran MAC de “Barrera” porque representan una barrera mecánica entre el semen eyaculado en vagina y el cuello uterino, evitando que el semen suba al útero.
Eficacia: 97% de eficacia, dependiendo del uso correcto a lo largo de toda la relación sexual.
Ventajas:
- Se puede adquirir con facilidad
- Es sencillo y económico
- Protección contra ETS incluido HIV.
Desventajas:
- Riesgo de rotura o de permanencia en la vagina, tras la relación con lo que pierde su eficacia.
- El hecho de tener que colocar el preservativo con el pene erecto, puede interrumpir la dinámica de la relación
Uso correcto del preservativo:
- Chequear la fecha de vencimiento. No usar preservativos vencidos, aunque parezcan normales, se rompen más fácilmente.
- Conservarlos alejados de la luz y el calor, por lo que se debe evitar guardar el preservativo donde pueda estropearse (cartera, guantera del coche, etc.).
- Al abrir el envase, tener sumo cuidado de no dañarlo, por lo que no se aconseja abrir el envase usando tijeras, los dientes y tener cuidado con las uñas.
- Una vez que el pene está erecto se debe colocar el preservativo, antes de cualquier tipo de penetración o de contacto entre el pene y la vagina, la vulva o el ano.
- Comprobado que el preservativo se despliega con facilidad, desenrollarlo desde la punta hasta la base del pene, apretando previamente con la yema de los dedos la punta del preservativo (receptáculo), para que no forme una cámara de aire que pueda romperlo.
- Se debe retirar el pene inmediatamente después de la eyaculación, antes de que se torne fláccido, sujetando el preservativo con los dedos en la base del pene, para evitar cualquier desplazamiento del mismo, cuidando que no se derrame semen.
2.b. Diafragma
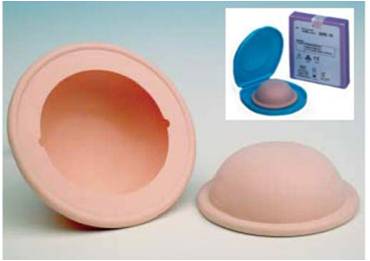 Método anticonceptivo de barrera, evitando que el semen tome contacto con el cuello uterino y suba a la parte superior del útero. El diafragma es de látex y tiene la forma de una taza poca profunda, que debe cubrir totalmente el cuello uterino. Hay diferentes tamaños, adecuados a la pelvis de cada mujer. La mujer debe colocarlo antes de la relación, profundamente en vagina, asegurándose que el cuello uterino haya quedado totalmente tapado por el diafragma. Deberá utilizarse junto con una crema espermicida.
Método anticonceptivo de barrera, evitando que el semen tome contacto con el cuello uterino y suba a la parte superior del útero. El diafragma es de látex y tiene la forma de una taza poca profunda, que debe cubrir totalmente el cuello uterino. Hay diferentes tamaños, adecuados a la pelvis de cada mujer. La mujer debe colocarlo antes de la relación, profundamente en vagina, asegurándose que el cuello uterino haya quedado totalmente tapado por el diafragma. Deberá utilizarse junto con una crema espermicida.
Eficacia:
- 92-94 % de eficacia.
Ventajas:
- Uso selectiva ante necesidad
- Pocos efectos secundarios
Desventajas:
- Requiere entrenamiento previo a su uso
- Reacciones alérgicas a sustancias espermicidas .
- Mayor tendencia a infecciones urinarias en usuarias.
- No protege contra las ETS
Uso correcto del diafragma:
- La mujer debe colocarlo antes de la relación, no más de 2 horas antes, profundamente en vagina, asegurándose que el cuello uterino quede totalmente cubierto y tapado por el diafragma. Deberá utilizarse junto con una crema espermicida.
- Se retira 6 horas después de la relación, pero antes de 24 horas.
- Se limpia lavándolo con agua fría y jabón neutro, evitar jabones perfumados, debe secarse bien y una vez seco, se guarda en el estuche con una fécula o maicena, dejándolo higienizado para la próxima relación.
- Si hay una nueva relación, se vuelve a colocar en vagina crema espermicida antes de la relación, y calcular nuevamente 6 horas para su extracción, desde esta última.

A tener en cuenta:
- Se cambia el tamaño del diafragma ante variaciones de peso, si gana o se pierde peso, de forma importante.
- No conviene dejar el diafragma colocado más de 24 horas, para evitar infecciones urinarias y vulvo-vaginitis.
2.c. Preservativo Femenino:
 Método de barrera, que consiste en una funda delgada, transparente y suave que se coloca en la vagina antes de la penetración, para que durante la relación el pene permanezca cubierto y el semen se pueda almacenar allí
Método de barrera, que consiste en una funda delgada, transparente y suave que se coloca en la vagina antes de la penetración, para que durante la relación el pene permanezca cubierto y el semen se pueda almacenar allí
Eficacia:
- 95% de eficacia si se utiliza correctamente, a lo largo de toda la relación.
Ventajas:
- Protege contra ETS incluido HIV.
Desventajas:
- Precio.
- Desplazamiento en la vagina.
- Puede interrumpir la dinámica de la relación
2.d. Espermicidas Vaginales:
 Son barreras químicas cuyo objetivo es dañar a los espermatozoides. Deben aplicarse en la vagina poco antes (al menos 15 minutos) de cada relación. Debido a su baja eficacia generalmente sólo se indican como apoyo de otros métodos de barrera (por ejemplo el preservativo o el diafragma) para aumentar su seguridad, o bien en épocas de fertilidad reducida (después de un parto mientras se está amamantando y aún no se ha presentado la regla, en la perimenopausia). Se debe repetir la aplicación en caso de relaciones sexuales seguidas No protegen contra las infecciones de transmisión sexual.
Son barreras químicas cuyo objetivo es dañar a los espermatozoides. Deben aplicarse en la vagina poco antes (al menos 15 minutos) de cada relación. Debido a su baja eficacia generalmente sólo se indican como apoyo de otros métodos de barrera (por ejemplo el preservativo o el diafragma) para aumentar su seguridad, o bien en épocas de fertilidad reducida (después de un parto mientras se está amamantando y aún no se ha presentado la regla, en la perimenopausia). Se debe repetir la aplicación en caso de relaciones sexuales seguidas No protegen contra las infecciones de transmisión sexual.
3. Métodos Hormonales
 La Anticoncepción Hormonal se basa en la utilización de hormonas femeninas, estrógenos y derivados de la progesterona, llamados progestágenos que actúan evitando el mecanismo de la ovulación, en forma transitoria y reversible, es decir, evitan que se libere un óvulo en cada ciclo. Existen diversos tipos de métodos hormonales, dependiendo de la vía de administración, de la composición y de la dosis. Actualmente, los métodos anticonceptivos hormonales son los más utilizados a nivel mundial, ya que ofrecen las tasas más altas de eficacia anticonceptiva.
La Anticoncepción Hormonal se basa en la utilización de hormonas femeninas, estrógenos y derivados de la progesterona, llamados progestágenos que actúan evitando el mecanismo de la ovulación, en forma transitoria y reversible, es decir, evitan que se libere un óvulo en cada ciclo. Existen diversos tipos de métodos hormonales, dependiendo de la vía de administración, de la composición y de la dosis. Actualmente, los métodos anticonceptivos hormonales son los más utilizados a nivel mundial, ya que ofrecen las tasas más altas de eficacia anticonceptiva.
Según la vía por la cual ingresan a nuestro organismo, se dividen en;
3.a. Anticonceptivos hormonales orales:
Ingresan por la vía oral, por boca, son las " Píldoras o Pastillas Anticonceptivas" contiene una combinación de hormonas femeninas, estrógeno y progestágeno. Hay dos tipos de píldora anticonceptiva: la píldora combinada y la píldora únicamente de progesterona, llamada también “mini-píldora”.
La píldora combinada además de evitar la ovulación (liberación mensual del óvulo), actúan en el moco del cuello uterino, espesándolo impidiendo o dificultando el paso de los espermatozoides hacia la parre superior del útero.
La forma de tomarlas es muy sencilla, se toma una pastilla por día, en forma continua, a la misma hora. Se administran en esquemas o regímenes de 21 ó 28 días.
Eficacia:
- Si se usa correctamente, diariamente y sin olvidos, es 99.7% eficaz (0.3 de cada 1000 mujeres se podrán embarazar por año).
Ventajas:
- Es un método anticonceptivo reversible, es decir, previene los embarazos no deseados, pero al suspender su toam, la mujer puede embarazarse nuevamente.
- Hace que los ciclos menstruales sean; más regulares, menos dolorosos, reduce los dolores pre-menstruales, los cólicos y produce ciclos con un flujo menstrual de menos cantidad y menos duración, ciclos más cortos.
- Mejoran la piel, con disminución de granitos y grasitud (seborrea).
- Ofrecen protección frente a cáncer de ovario, endometrio y algunas infecciones ginecológicas (EPI).
Desventajas:
- Algunos efectos secundarios: algunas mujeres pueden presentar efectos adversos o secundarios al empezar a tomar las pastillas, pero normalmente éstos disminuyen durante los primeros meses de la toma. Ente los efectos secundarios pueden observarse: manchado sanguino- lento escaso entre los ciclos, llamado spotting; dolores de cabeza; sensibilidad en las mamas o sensación de tensión mamaria continua; ligero aumento de peso.
- No indicadas en mujeres fumadoras mayores de 35 años y mujeres en lactancia.
- No protegen contra ETS
- Puede incrementar el riesgo de desarrollar enfermedades cardiacas, incluyendo hipertensión arterial y favorecer trombosis venosa. El riesgo de trombosis depende de varios factores, la historia heredo - familiar, la edad, peso corporal, ciertos hábitos como tabaquismo y sedentarismo y aumenta si existe una combinación de factores de riesgo, que serán evaluados por el médico antes de indicar la pastilla.
La relación entre la pastilla y la trombosis, es mucho menos fuerte que otros factores de riesgo, como por ejemplo el no usar el método anticon- ceptivo y tener el riesgo de embarazo.
Hoy en día se usan pastillas de baja dosis hormonal, con menos efectos adversos, en base a la cantidad de estrógeno que posean, hay pastillas con 15 picogr, con 20, con 30 y con 35.
Y diferentes progestágenos, de última generacíón que se vinculan con menos efectos adversos, especialmente menor retención de líquidos, con menor impacto en el peso corporal y mejor impacto en la piel. Ideal para mujeres con acné y piel seborreica.
Hay diferentes esquemas regímenes, hay Anticonceptivos con 21 Pastillas, en los cuales se toma una pastilla por día, durante 21 días consecutivos, seguidos de una semana de descanso, 7 días sin tomar pastillas, En este periodo sin toma de pastillas vendrá la menstruación. Una vez finalizados estos 7 días de descanso, al 8vo día, se reanuda la toma de una nueva caja, incluso si aún noha terminado la menstruación; comenzando esta nueva caja, el mismo día de la semana, en lel cual empezó la primera caja.
Hay Anticonceptivos con 28 Pastillas. Existe el Esquema 21- 7, el paquete contiene 28 pastillas, a dos colores, de las cuales sólo 21 pastillas son activas, es decir, contienen las hormonas anticonceptivas y las 7 restantes son inactivas, no tienen carga hormonal, se llaman pastillas placebo, generalmente son de un color diferente a las activas. En las placebo vendrá la menstruación y el consejo es seguir tomando las pastillas para generar una toma continua, diaria, que evitará el olvido de empezar la siguiente caja, y por lo tanto, suele haber menos fallos en la toma.
Existe otro esquema de Anticonceptivos llamado Esquema 24 - 4 en el cual cada caja contiene 28 comprimidos, pero 24 pastillas son activas, contienen hormonas anticonceptivas y los 4 restantes no contienen carga hormona, son placebos. El modo de toma es idéntico al de 21- 7.
A diferencia de la píldora común, la mini-píldora contiene una sola hormona, el progestágeno, no contiene estrógeno. Se toma diariamente en forma continua, a la misma hora.
Mini-píldora:
La mini-píldora contiene una sola hormona activa, el progestágeno, no contiene estrógeno. Se toma una pastilla por día, en forma continua, durante 28 días consecutivos (la caja contiene 28 pastillas), terminado el paquete, se comienza uno nuevo, sin descansar entre caja y caja.
Funciona de una manera diferente a la píldora combinada, principalmente espesa el moco cervical del cuello uterino, lo cual le dificulta al semen penetrar al útero. Con algunas mi-píldoras se puede prevenir también la ovulación en algunas mujeres.
Eficacia.
- Si la mi- píldora se usa correctamente, es 99.6% eficaz (4 de cada 1000 mujeres se podrán embarazar por año).
3.b. Anticonceptivos hormonales Inyectables:
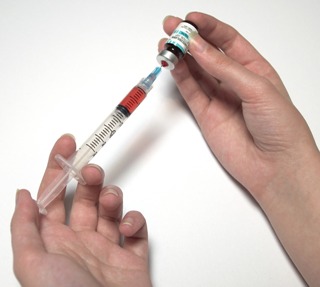 Inyectable mensual:
Inyectable mensual:
La inyección mensual es un método hormonal de semi -larga duración, para la vía intramuscular.
Son una combinación de estrógeno y progestágeno. Se aplica una inyección cada 30 días, la primera se aplica con el primer día del ciclo y de ahí en adelante se repite cada 30 días. Algunas vienen en jeringas precargadas.
Están recomendados en quienes no toleran la vía oral o no desean tomar los anticonceptivos orales.
Su efecto es reversible. Los efectos secundarios son parecidos a los de las pastillas y desaparecen en cuanto el organismo se adapta al medicamento.
Inyectable cada tres meses: La inyección trimestral es un método hormonal de larga duración, contiene solo progestágeno, y está indicada en mujeres que no pueden tolerar el estrógeno o que están amamantando.
Eficacia:
- Tienen una efectividad del 99.7%, siempre y cuando no se olvide la fecha en la que se debe aplicar la inyección.
Ventajas:
La inyección es un método hormonal de semi -larga o larga duración, que brinda un método anticonceptivo eficaz, sin la necesidad de la toma diaria.
Desventajas:
- - Pueden haber ciclos irregulares.
- - Algunas mujeres también pueden experimentar dolores de cabeza y mareos.
3.c. Parche Anticonceptivo:
 Es un método anticonceptivo hormonal en forma parche que se pega en la piel y que libera hormonas, estrógeno y progestágeno al torrente sanguíneo.
Es un método anticonceptivo hormonal en forma parche que se pega en la piel y que libera hormonas, estrógeno y progestágeno al torrente sanguíneo.
Se pegan en la parte baja del abdomen, glúteos o la parte superior del cuerpo.
Se pega un parche por semana, un día fijo, llamado día de recambio del parche, durante 3 semanas seguidas. En la 4ta semana se despega el 3er parche y no se vuelve a pegar, o sea, se descansa durante una semana, en la cual se menstrúa.
Es ideal para aquellas mujeres que no toleran las pastillas por boca, presentando efectos adversos digestivos, hepáticos, como náusea, asco, vómitos, dolor de estómago; en mujeres hipertensas, en las cual las pastillas están contraindicadas, se pueden usar.
 Eficacia:
Eficacia:
- El parche es de 99% de efectividad cuando se utiliza correctamente (10 mujeres de cada 1000 quedarán embarazadas al año)
Ventajas:
- El parche no se tiene que poner diariamente y proporciona una forma alternativa de anticoncepción hormonal.
Desventajas:
- El parche que está actualmente disponible es no-transparente, de manera que es visible.
- Algunas mujeres pueden tener efectos secundarios cuando empiezan con el primer parche, pero normalmente éstos disminuyen después de aproximadamente 12 semanas. Ellos pueden incluir sangrado entre los ciclos, irritaciones superficiales, dolores de cabeza y sensibilidad mamaria.
- No protege contra las ETS o VIH.
3.d. Implantes Sub-dérmicos:
 Método que no está disponible en Argentina.
Método que no está disponible en Argentina.
- El Implante es un pequeño dispositivo tipo "bastoncitos " o “varillas”, cuyo tamaño es parecido al de un fósforo, que viene dentro de un aplicador precargado, para que el médico lo inserte debajo de la piel. En general, se lo coloca en la parte superior e interna del brazo con anestesia local.
- El implante habitualmente no se ve, excepto en las mujeres muy delgadas o musculosas.
- Es ideal para mujeres que quieren anticoncepción a largo plazo, ya que tienen una duración de 3 a 5 años, dependiendo del tipo de implante.
- Actúan liberando una dosis constante de hormona, un progestágeno (etonogestrel) hacia el torrente sanguíneo. Es un método reversible, al retirar el implante se recupera rápidamente la fertilidad.
Eficacia:
- El implante es 99,95% de efectividad (0,5 mujeres de cada 1000 quedarán embarazadas al año).
Ventajas:
- El implante está preparado para mujeres que quieren anticoncepción a largo plazo.
- Ideal para las que no toleran las pastillas anticonceptivas o no desean la toma diaria. Ofrecen protección por el tiempo que se está utilizando, brindando espontaneidad sexual.
- Es conveniente para las mujeres que están amamantando y para aquellas que no toleran el estrógeno. - Puede reducir los ciclos abundantes y dolorosos.
Desventajas:
- Los efectos colaterales son variables, pero el más frecuente es la irregularidad del ciclo menstrual. Algunas mujeres experimentan manchados o spotting entre los ciclos, otras ciclos con sangrados muy abundantes y otras dejan de tener ciclo por un tiempo prolongado. Estos síntomas son más notables durante el primer año de uso y normalmente los periodos menstruales se regularizan después de este tiempo.
- Pueden presentase: dolores de cabeza, cambios de humor y sensibilidad mamaria.
- Algunas mujeres pueden experimentar leve aumento de peso.
- Su aplicación y sobre todo su retiro, requieren de pequeños procedimientos quirúrgicos. Su uso puede provocar efectos secundarios temporales como las irritaciones superficiales en el sitio de la aplicación.
4. Métodos Intrauteinos
4.a. Dispositivos activos o liberadores de iones:
A la acción del material plástico (que actúa como cuerpo extraño) se le suman la de los iones que liberan, según su composición (cobre o cobre y plata).
DIU (Dispositivo Intra - Uterino) de Cobre o comúnmente llamado Espiral por las pacientes, es un pequeño dispositivo con distintas formas: de “T”, e “7” o de “Herradura”, que posee un hilo de cobre enrollado en su tallo vertical. El médico lo coloca dentro del útero, preferentemente durante el período menstrual y queda colocado durante 3 a 5 años, según el tipo de dispositivo colocado.
Su colocación es una práctica, que se realiza en el consultorio, sin anestesia.
El DIU libera cobre a la cavidad uterina y se ha demostrado que el cobre tiene un efecto espermicida, es decir, afecta la vitalidad de los espermatozoides, separando la cabeza de la cola, y afecta la motilidad, impidiendo que estos alcancen y fecunden al óvulo.
Eficacia:
- 99 % de efectividad (10 de cada 1000 mujeres quedan embarazadas por año)
Ventajas:
- El DIU proporciona una opción anticonceptiva muy segura a largo plazo.
Desventajas:
- Los sangrados menstruales son más abundantes, más largos y más dolorosos, por lo tanto, no sería un método de elección para mujeres con anemia.
- La infección del útero puede ocurrir con este método, pero en la práctica es raro que suceda, esto hace que normalmente no sea el método de elección para mujeres que no se han embarazo.
- DIU de Cobre no protege contra las ETS o el VIH.
4.b. Dispositivos liberadores de Hormonas:
Este método anticonceptivo hormonal, conocido también como “Endoceptivo Mirena” es uno de los anticonceptivos más eficaces y seguros que existen actualmente. Es un dispositivo intrauterino con forma de T (muy parecido al DIU de cobre) que debe ser insertado por el médico en el fondo de la cavidad uterina, contiene un principio activo hormonal, un gestágeno, llamado Levonorgestrel (LNG), que se libera dentro del útero a un ritmo constante y en cantidades muy pequeñas. Es importante aclarar que el endoceptivo no contiene estrógenos y que el LNG actúa solo en el útero, por lo cual, los efectos en el resto del cuerpo suelen ser práctica - mente nulos. El progestágeno actúa solamente en forma local, espesando el moco cervical e inhibiendo la función del espermatozoide, lo que dificulta la fecundación del óvulo. Tiene un tiempo de duración de 5 años, pero puede ser retirado en el momento que se desee.
Con beneficios adicionales a la anticoncepción, como evitar los dolores menstruales, disminuir la cantidad y la duración del sangrado menstrual. Es ideal utilizarlo en aquellas mujeres que presentan ciclos muy abundantes, con coágulos, o de varios días de duración o ciclos muy dolorosos.
También es ideal en aquellas mujeres que presentan útero con miomas (o fibromas) los cuales traen como consecuencia menstruaciones abundantes y desarrollan anemia.
Este método disminuye el crecimiento mensual del tejido que tapiza la pared del útero por dentro, el endometrio y debido a esto los sangrados menstruales son más cortos, menos abundantes y menos dolorosos, incluso en algunas mujeres pueden desaparecer por completo, lo cual es sin duda una gran ventaja. Esto ocurre únicamente mientras se está utilizando el endoceptivo y en cuanto es retirado los periodos menstruales vuelven a la normalidad. Es importante tener en cuenta que se puede quedar embarazada desde el primer ciclo, después de su extracción.
Se caracteriza por el rápido retorno de la fertilidad, posterior al retiro.
Eficacia:
- Alta eficacia anticonceptiva aproximadamente de 99.7%.
5. Métodos Quirúrgicos o Esterilización
Indicados sólo en aquellas personas que han decidido definitivamente no tener más hijos, ni en presente, ni en el futuro. Se considera un método permanente de anticoncepción, aunque en los hombres existe la posibilidad de que se puede revertir, pero esto requiere una operación complicada que no siempre se puede restaurar la fertilidad.
5.a. Vasectomía o Esterilización Masculina.
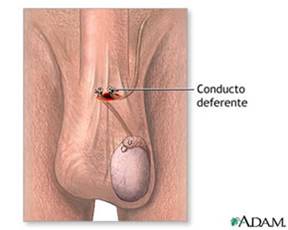 Consiste en la ligadura y corte de los conductos deferentes, que son los encargados del transporte de los espermatozoides, una vez que han madurado y que se localizan en cada testículo. Al igual que la esterilización femenina, se debe considerar un método quirúrgico irreversible, aunque ya en algunos países se realiza con éxito su reversibilidad. De todas formas, la vasectomía debe realizarse solamente en aquellos que no desean más descendencia.
Consiste en la ligadura y corte de los conductos deferentes, que son los encargados del transporte de los espermatozoides, una vez que han madurado y que se localizan en cada testículo. Al igual que la esterilización femenina, se debe considerar un método quirúrgico irreversible, aunque ya en algunos países se realiza con éxito su reversibilidad. De todas formas, la vasectomía debe realizarse solamente en aquellos que no desean más descendencia.
Es una intervención sencilla que se realiza en un quirófano o hasta en el consultorio, porque no precisa anestesia general, simplemente anestesia local, por lo que el paciente, una vez finalizada la intervención, puede volver a su casa.
En la misma semana tras la intervención, pueden presentarse molestias testiculares que desaparecen con el uso de un suspensorio, reposo relativo o bien con la administración de analgésicos. Posteriormente a la vasectomía, se debe realizar un estudio del semen (conteo de espermatozoides) para confirmar la efectividad de la intervención. Se puede hacer pasados uno o dos meses, o bien, una vez que haya producido unas doce eyaculaciones. Las complicaciones son poco frecuentes y de origen local. No existen cambios en la libido, erección y/o eyaculación, ya que la testosterona no se modifica y los espermatozoides siguen produciéndose de igual forma. Aunque no pasan a los conductos deferentes, por lo que no están presentes en el eyaculado. Este estará compuesto únicamente por el líquido seminal procedente de las vesículas seminales. Es uno de los métodos que ofrecen mayor eficacia anticonceptivos. Sólo en raros casos puede producirse una falla debido a que los conductos se canalicen de nuevo y pasen otra vez los espermatozoides al eyaculado y produzcan un embarazo.
Efectividad:
- La esterilización masculina es 99.99% eficaz (1 mujer de cada 1000 se podrá embarazar por año).
Ventajas:
- Método permanente, de manera que no es necesario usar ningún otro método de anticoncepción para prevenir el embarazo, sin embargo todavía deben usarse otros métodos si hay un riesgo de contraer una ITS.
Desventajas:
- Como la esterilización es permanente, ésta sólo debe realizarse en hombres que no quieren tener hijos o que ya tuvieron los que ellos deseaban. La esterilización no ofrece protección alguna contra las infecciones sexualmente transmitidas, incluso el VIH/SIDA, de manera que un método de barrera de anticoncepción deberá todavía usarse si hay un riesgo de transmisión de ITS.
5.b. Ligadura de Trompas o Esterilización Femenina:
 Éste es el único método permanente de anticoncepción disponible para las mujeres y en absoluto reversible. Es necesario tener primero un buen asesoramiento para asegurarse de que no se lamentará después.
Éste es el único método permanente de anticoncepción disponible para las mujeres y en absoluto reversible. Es necesario tener primero un buen asesoramiento para asegurarse de que no se lamentará después.
La operación involucra el corte de las trompas de Falopio.,para que el óvulo no pueda descender y encontrarse con el semen.
La esterilización puede hacerse bajo un anestésico local o general. El tiempo de internación será de uno día.
La esterilización funciona inmediatamente después de la operación. Los períodos continúan como de costumbre pero algunas mujeres pueden encontrar que sus períodos son más abundantes.
Efectividad:
- La esterilización femenina es 99.9% eficaz (1 mujer de cada 1000 se podrá embarazar por año).
- La OTB (Oclusión Tubárica Bilateral) aunque no es perfecta, es el método de anticoncepción más eficaz, pero su eficacia anticonceptiva no alcanza el 100%, pues hay que tener en cuenta que, en algún caso excepcional, puede producirse un error técnico que facilite la recanalización tubárica espontánea.
Ventajas:
- La esterilización es permanente, una vez que el procedimiento está completo, ningún otro método de anticoncepción se necesitará para prevenir el embarazo. Sin embargo, la esterilización no ofrece ninguna protección contra la transmisión de ITS.
Desventajas:
- Éste es el método más permanente de control de la natalidad y no debe ser considerada, ante cualquier duda sobre si puedes o quieres tener hijos o más hijos después. Las opciones como el DIU que es una oferta reversible, tiene una eficacia comparable al de la esterilización pero sin tener que sufrir este procedimiento. La esterilización no protege contra las ITSs y deberá usarse un método de barrera de anticoncepción si hay un riesgo de transmisión.




